Низкое расположение плаценты
Содержание:
- Центральное (полное) предлежание плаценты
- Лечение при низком расположении плаценты
- Низкая плацентация при родах
- Вклад в будущее ребенка и его родных – пуповинная кровь
- Почему стоит сохранять пуповинную кровь в Криобанке?
- Почему так бывает?
- Низкая плацентация, что это?
- При низкой плацентации запрещено
- Чем опасна низкая плацента?
- Причины низкой плацентации
- Симптомы и причины низкого предлежания плаценты
- Причины предлежания плаценты неизвестны
- Причины низкого прикрепления плаценты
- На каком сроке начинается шевеление плода
- Как распознать низкую плацентацию?
- Симптомы и причины низкого предлежания плаценты
- Чем угрожает
- Гипоплазия плаценты
- 3.Диагностика и лечение
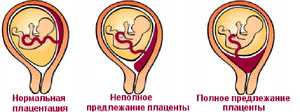
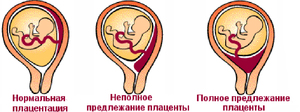
Центральное (полное) предлежание плаценты
Это – более серьезный диагноз, чем низкая плацентация у беременных.
При центральном предлежании плацента находится внизу матки, перекрывая выход из
нее. Встречается также частичное предлежание — краевое и боковое. В первом
случае ткань плаценты на две трети закрывает выход из матки, во втором – не
более трети ее зева. При центральном предлежании плаценты роды проводят
путем кесарева сечения.
Лечение при низком расположении плаценты
Не существует какого-либо лечения этого состояния. Есть только
рекомендации, которым нужно следовать. В любом случае, лучше поберечь себя
и будущего малыша.
При низкой плацентации нужно:
- исключить серьезные физические нагрузки;
- высыпаться и много отдыхать;
- правильно питаться, чтобы ребенок получал нужное количество
витаминов; - обращаться к врачу, если что-то беспокоит;
- оставаться спокойной;
- во время сна подкладывать подушку под ноги — они должны быть выше
уровня таза; - временно отказаться от интимной жизни;
- лечь в стационар, если до 36 недели плацента не поднялась.
Низкая плацентация при родах
Роды при подобном диагнозе обычно проходят естественным путем, если
плацента не перекрывает зев матки.
Многое зависит от того, как лежит ребенок:
— головкой к зеву матки – малыш появится естественным путем, если нет других
показаний к кесареву сечению;
— проведут плановое кесарево сечение, если малыш расположен неправильно.
Для роженицы в любом случае главное настроится на благоприятный исход, не
нервничать и доверится профессионалам.
Вклад в будущее ребенка и его родных – пуповинная кровь
У вас есть возможность сразу после рождения попросить врачей собратьпуповинную кровь. В ней содержатся стволовые клетки, которые применяют прилечении различных заболеваний: начиная от диабета и вирусных заболеваний, и
заканчивая болезнями иммунной и кровеносной системы.
Стволовые клетки в условиях криозаморозки сохраняют свои жизненно важные свойства на протяжении десятков лет.
Сегодня методики лечения с помощью стволовых клеток успешно применяют во всем мире. В Украине лидирующие позиции по разработке и применению таких методик принадлежат Институту клеточной терапии. Стволовые клетки пуповинной крови хранятся в Криобанке Института клеточной терапии в специальных контейнерах при гарантированном поддержании нужных условий.

Почему стоит сохранять пуповинную кровь в Криобанке?
И для ребенка, и для роженицы это абсолютно безопасно и безболезненно. Когда счет идет на дни, а возможности срочно найти подходящего донора нет, то единственный выход – лечение с применением стволовых клеток. Если поиск донора занимает месяцы, то подготовка стволовых клеток – несколько часов.
Почему так бывает?
Почему детское место опускается низко? Причины, способствующему низкому расположению плаценты, не до конца изучены. Плодное яйцо при выходе в полость матки ищет оптимальный участок для внедрения в эндометрий. Травмированная, покрытая рубцами ткань для этого не подходит и, если подходящий участок оказывается у зева, бластоциста крепится именно там.
Существует несколько факторов, повышающих риск возникновения плацентарной недостаточности:
- возраст роженицы старше 35 лет;
- повторные роды — патология практически не встречается у первородящих женщин;
- многоплодная гестация;
- травмы эндометрия, проявляющиеся в виде дистрофии и атрофии: рубцы после абортивного выскабливания, кесарева сечения, воспалительных процессов;
- аномалии анатомии половых органов: загиб матки, перегородка в полости;
- недоразвитость матки;
- нарушения в строении ворсинчатого хориона — возникают из-за сбоя в деятельности яичников;
- недуги шейки матки: цервицит, эктопия;
- инфекционные недуги;
- неонкологические опухоли: миомы, полипы.
Низкая плацентация, что это?
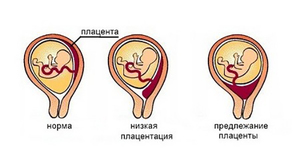
Плацента — утолщённая оболочка зародыша, имеющая разветвлённую сеть кровеносных сосудов. Она образуется в стенке матки вокруг оплодотворённой яйцеклетки. От этой важнейшей оболочки зависит питание, иммунологическая защита, дыхание, развитие ребёнка. Для крепления и образования плаценты обычно выбирается то место, где обеспечивается наилучшее кровоснабжение в матке. Своё формирование плацента завершает примерно на 12 неделе беременности.
Когда плацента прикрепляется на расстоянии около 60 мм от зева матки – это считается нормальным её прикреплением. Низкой плацентацией считается прикрепление плаценты на расстоянии менее 60 мм от зева матки. Такое прикрепление плаценты может вызвать осложнения, именно поэтому врач на протяжении всей беременности следит за её положением в матке. От высоты, на которой находится плацента перед родами, зависит каким образом будет проходить родоразрешение женщины.
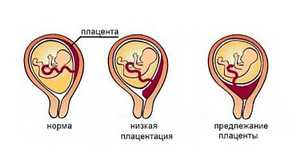 Но не стоит расстраиваться, если вам поставили этот диагноз, ведь к моменту родов плацента может подняться до нормальной высоты. Это связано с тем, что матка во время беременности активно растёт, благодаря чему плацента может мигрировать до нормального состояния.
Но не стоит расстраиваться, если вам поставили этот диагноз, ведь к моменту родов плацента может подняться до нормальной высоты. Это связано с тем, что матка во время беременности активно растёт, благодаря чему плацента может мигрировать до нормального состояния.
Как проявляется низкая плацентация?
Иногда женщина даже не догадывается о том, что её плацента прикрепилась недалеко от зева матки. Выясняется это только на ультразвуковом исследовании.
Если же низкая плацентация перекрывает внутренний зев, то может возникнуть отслойка плаценты и произойти угроза выкидыша. В результате этого могут появиться симптомы, такие как:
- Кровянистые выделения в виде мазни.
- Боль, ноющего характера в области живота и поясницы.
- Гипотензия беременной женщины или по-другому низкое давление.
- У женщины появляется слабость, головокружение.
С ростом плода, он начинает с каждым днём давить на полость матки все сильнее. В результате этого пережимаются сосуды плаценты и нарушается кровоснабжение плода. Будущий ребёнок перестаёт получать кислород и питательные вещества в должном количестве, и начинает страдать от кислородного голодания. Помимо этого, могут наблюдаться задержки в развитии малыша. В редких случаях низкая плацентация может привести к отслойке плаценты и даже к гибели плода.
Причины и диагностика низкой плацентации
В первую беременность низкая плацентация практически не встречается. Это связано с тем, что в половых органах первородящих женщин практически нет никаких изменений.
До сих пор причины, которые приводят к низкой плацентации, не выяснены, но существуют условия, провоцирующие отклонения в развитии и прикреплении плаценты:
- Возраст беременной женщины старше 30 лет.
- Вторая и последующая беременность.
- Отделение плаценты ручным способом во время прошлых родов.
- Повреждение верхних слоёв эпителия, которые произошли в результате абортов и прижигания эрозий.
- Анатомические особенности строения матки, например, загиб.
- Патологические состояния шейки матки, например, эрозии.
- Полипы и доброкачественные образования внутренних половых органов.
- Инфекции и воспалительные процессы в матке.
- Операции на половых органах.
- Многоплодная беременность.
В большинстве случаев низкая плацентация связанна, именно с полипами и доброкачественными образованиями. Поэтому на этапе планирования беременности, от них желательно избавиться. Если же было хирургическое вмешательство, которое повредило эндометрий шейки и полости матки, то планирование беременности лучше всего отложить примерно на 1 год.
Главным методом диагностики является УЗИ. На сроке 12 недель проводится первое ультразвуковое исследование. Именно на 12 неделе врач впервые может обнаружить низкое прикрепление плаценты. На сроке 23–25 и 31–35 недель этот диагноз может подтвердиться или исчезнуть. В большинстве случаев ближе к родам, плацента поднимается до нормального состояния.
При низкой плацентации запрещено
При обнаружении низко расположенной плаценты, необходимо следить за ситуацией в динамике, для этого есть смысл сделать контрольное УЗИ в 24-26 и 34-36 недель.
Стоит также соблюдать следующие рекомендации:
- Избегать физической нагрузки, напряжение передней брюшной стенки, бег и прыжки. Это приводит к сокращениям стенок матки и их напряжению, что увеличивает риск отслойки плаценты.
- Максимальный покой, частый, продолжительный отдых, обязательно нужно высыпаться.
- Запрещены поднятия тяжестей, резкие движения и рывки.
- Гармоничное психическое состояние, будущая мама должна быть расслаблена и спокойна. Стресс категорически противопоказан!
- На ночной и дневной сон, на отдых стоит подкладывать подушечку под ноги, чтобы они были чуть выше уровня таза.
Секс при низкой плацентации
При низкой плацентации, если плацента лежит ближе 5 см от края внутреннего зева матки, и об этом говорит второй УЗИ скрининг, временно стоит отказаться от интимной жизни и сохранять половой покой .
Это объясняют тем, что при таком положении плацента находится близко к шейке матки и ритмичные толчки, сокращение и напряжение мышц матки во время оргазма может приводить к угрозе отслойки плаценты.
Не стоит рисковать, если и после 20-22 недель плацента располагается низко. До этого срока, если угрозы для беременности нет, секс допустим, но только без резких движений и глубокого проникновения.
В дальнейшем можно сохранить легкие интимные ласки.
Еще раз напомним, что в 95% случаев плацента принимает свое нормальное положение без каких либо проблем.
Вам необходимо хорошо высыпаться и сохранять спокойствие и одевать комфортную одежду для беременных. Купите в Мамином Магазине:
При покупках вМамином магазинемы гарантируем бесплатную доставку, замену/возврат изделий за наш счет и, конечно же, приятное и быстрое обслуживание.
Чем опасна низкая плацента?
 Это заболевание может вызвать неприятные последствия для будущей мамы и плода. Малыш с каждым днем все больше, отчего увеличивается давление на нижнюю область матки. Расположенная низко плацента испытывает большие нагрузки и постепенно сдвигается вниз, увеличивая риск возникновения плацентарного предлежания или отслоения. Также это может грозить вагинальным кровотечением.
Это заболевание может вызвать неприятные последствия для будущей мамы и плода. Малыш с каждым днем все больше, отчего увеличивается давление на нижнюю область матки. Расположенная низко плацента испытывает большие нагрузки и постепенно сдвигается вниз, увеличивая риск возникновения плацентарного предлежания или отслоения. Также это может грозить вагинальным кровотечением.
В лучшем случае ребенок, «выбравший» такое неудачное место для закрепления, будет развиваться, получая недостаточное количество ресурсов. Поскольку в нижней части матки кровообращение не такое активное, как наверху. Худший вариант развития событий — выкидыш.
Причины низкой плацентации
На сегодняшний день неизвестны причины возникновения низкой плацентации. Статистика показывает, что у повторнородящих женщин это состояние возникает чаще, чем у первородящих.
Существует несколько факторов, при которых может возникнуть низкая плацентация. К ним можно отнести кровотечения после родов; острый и хронический эндометрит; частые аборты или диагностическое выскабливание; патологию развития матки, в том числе опухоли; кесарево сечение и операции по поводу удаления миоматозных узлов. Также данное состояние чаще развивается у курящих женщин, при многоплодной беременности, большом количестве родов, а также у женщин старше 35 лет.
 Многоплодная беременность
Многоплодная беременность
При нормальном течении оплодотворенная яйцеклетка внедряется в стенку матки и образует углубление. В тот же момент начинает формироваться плацента. Если по каким-либо причинам прикрепление невозможно (имеются рубцы, узлы или врожденные дефекты), яйцеклетке приходится искать другое место для закрепления. Именно в этом случае может возникнуть низкая плацентация.
Хотя низкая плацентация и не является патологическим состоянием, она может стать причиной многих опасных проблем. Неправильное расположение плаценты может стать причиной её преждевременной отслойки. Кроме того, у женщин с таким диагнозом существует большая вероятность развития гипоксии и гипотрофии плода.
Особого лечения этого состояния нет. Достаточно регулярно посещать гинеколога и не волноваться лишний раз.
Симптомы и причины низкого предлежания плаценты
Если плацента прикреплена к матке не в том месте, у беременной наблюдается такая симптоматика:
- Пониженное артериальное давление,
- Гипоксия плода,
- Гестоз.
В некоторых случаях симптомы отсутствуют. Это связано с закреплением органа не очень низко. Диагностировать проблему можно только с помощью УЗИ.
Если плод закрепился очень низко, то жалобы пациентки будут такими же, как при самопроизвольном выкидыше:
- Болевые ощущения внизу живота, пояснице.
- Кровяные выделения из влагалища.
 Врачи при диагнозе низкая плацентация советуют пациенткам не упускать из виду ни малейших изменений, которые с ними происходят. Плацента может отслоиться незаметно для них. Опасностью являются вагинальные кровотечения.
Врачи при диагнозе низкая плацентация советуют пациенткам не упускать из виду ни малейших изменений, которые с ними происходят. Плацента может отслоиться незаметно для них. Опасностью являются вагинальные кровотечения.
Важно! При низком предлежании плаценты плод получает недостаточно питательных веществ и кислорода. От этого страдает его гармоничное развитие. Многие беременные волнуются за жизнь своего ребенка, поэтому особо мнительным врачи советуют сохранять спокойствие и надеяться на благополучный исход беременности
Чаще всего случается, что расположение плаценты меняется в лучшую сторону: матка растет и она занимает нормальное положение. Если второй триместр ознаменован плохими новостями, вполне вероятно, что конец третьего триместра окажется более щедр на счастливые события. Ведь в этот период плацента имеет все шансы встать на место без последствий для матери и плода
Многие беременные волнуются за жизнь своего ребенка, поэтому особо мнительным врачи советуют сохранять спокойствие и надеяться на благополучный исход беременности. Чаще всего случается, что расположение плаценты меняется в лучшую сторону: матка растет и она занимает нормальное положение. Если второй триместр ознаменован плохими новостями, вполне вероятно, что конец третьего триместра окажется более щедр на счастливые события. Ведь в этот период плацента имеет все шансы встать на место без последствий для матери и плода.
Важно! Только 10% пациенток с диагнозом низкая плацентация подвергаются прерыванию беременности по совету врача
Причины развития недуга
Низкая плацентация появляется по ряду причин:
- Патологические изменения в слизистой оболочке матки могут спровоцировать инфекции, различные воспалительные процессы, аборты.
- Осложнения, возникшие в результате предыдущих родов.
- Миоматозные узлы.
- Эндометриоз.
- Недоразвитие и воспаление шейки матки.
- Многоплодная беременность.
- Возрастная беременность.
Низкая плацентация встречается чаще у тех женщин, которые уже были беременны. У остальных плацента формируется нормально.
Плановое УЗИ на 20 неделе поможет выявить проблему. На 19-20 неделе беременности врач обычно назначает УЗИ. Если обследование показало, что плацента закрепилась низко, но зев при этом оказался не перекрыт, то есть нет плацентарного предлежания, можно надеяться на благополучное завершение беременности. Поскольку в процессе развития и увеличения в размерах она может немного подняться.
Причины предлежания плаценты неизвестны
Имеют значение изменения эндометрия (внутренней стенки матки), вызванные воспалением, предшествующими родами, абортами, кроме того изменения кровоснабжения плодного яйца. Факторы риска: рубец на матке после кесарева сечения или миомэктомии, большое количество родов, многоплодная беременность, предлежание плаценты при предыдущей беременности, возраст старше 35 лет, курение. Но довольно часто причину предлежания плаценты узнать не удается.
В ранние сроки беременности предлежание плаценты (хориона) встречается довольно часто (до 20-30% всех беременностей). Хорион — это название плаценты на начальном этапе развития. Но к концу беременности у более чем 90% из этих пациенток плацента самостоятельно поднимается. Вероятность того, что плацента поднимется остается до конца беременности. Плацента, расположенная по передней стенке матки поднимается быстрее, чем по задней.
Одним из внешних проявлений данной проблемы являются внезапные безболезненные кровотечения из половых путей, которые в большинстве случаев самостоятельно прекращаются. Но чаще предлежание плаценты протекает бессимптомно.
Причины низкого прикрепления плаценты
Почему бывает низко расположена плацента? Причин много. Условно их делят на врожденные и приобретенные — из-за перенесенных болезней, операций, абортов. К причинам низкого прикрепления плаценты относят:
- аномалию развития внутренних половых органов женщины;
- возраст более 30 лет;
- воспалительные заболевания слизистой матки и органов малого таза;
- наличие заболеваний, передающихся половым путем;
- ранее перенесенные операции на репродуктивных органах;
- новообразования в матке;
- многоплодную беременность;
- большое число родов;
- роды с кровотечением и отделением плаценты;
- искусственное прерывание беременности (аборты)
На каком сроке начинается шевеление плода
Первые шевеления будущий кроха начинает совершать рано — уже в 7-8 недель беременности. Именно в это время формируются первые мышцы и зачатки нервной системы плода. Естественно, в это время движения эмбриона еще очень примитивны – это сокращения мышц в ответ на нервные импульсы.
Примерно с 10 недель беременности плод начинает активнее перемещаться в матке, и, встречая на своем пути препятствие (стенки матки), изменять траекторию движений. Однако малыш еще совсем маленький и удары о стенку матки очень слабые, будущая мама еще не может ощущать их. На 11-12 неделе внутриуробной жизни маленький человечек уже умеет сжимать кулачки, гримасничать, морщиться, к 16 неделям беременности он начинает реагировать на громкие, резкие звуки усилением двигательной активности, в 17 недель появляется первая мимика, а в 18 недель закрывает лицо руками и играет с пуповиной, сжимает и разжимает пальчики рук.
Постепенно, с увеличением срока беременности, движения становятся более координированными и более похожими на осознанные. Когда малыш подрастает, беременная женщина начинает ощущать его шевеления.
Когда начинается шевеление плода при первой и последующих беременностях
Принято считать, что при первой беременности будущая мама чувствует первые шевеления плода в 20 недель беременности, при повторных беременностях — в 18 недель. Это не совсем так. Мама, которая ждет первого ребенка, действительно, чаще всего начинает чувствовать шевеления плода несколько позже, чем повторнородящая женщина. Это связано с тем, что «опытные» мамы знают, как на первых порах ощущаются движения крохи и что они должны почувствовать. Первые шевеления плода некоторые первобеременные воспринимают за усиление перистальтики кишечника, «газики». Многие женщины описывают первые шевеления плода как чувство переливания жидкости в животе, «порхания бабочек» или «плавание рыбки».
Первые шевеления обычно бывают редкими, нерегулярными. Время первых ощущений шевелений плода естественно зависит от индивидуальной чувствительности женщины. Некоторые будущие мамы чувствуют первые шевеления уже в 15-16 недель, а кто-то только после 20. Стройные женщины, как правило, начинают ощущать шевеления раньше, чем полные. Женщины, ведущие активный образ жизни, много работающие, обычно ощущают движения плода позже.
К 20 неделям за счёт формирования спинного и головного мозга, а также накопления определённого количества мышечной массы у плода, движения становятся более регулярными и ощутимыми. С 24 недель беременности движения плода уже напоминают движения новорождённого – будущая мама чувствует, как плод изменяет положение, двигает ручками и ножками. Двигательная активность плода нарастает постепенно и пик ее приходится на период с 24-й по 32-ю неделю беременности. В это время активность движений малыша становятся одним из показателей нормального его развития. После 24 недели ребенок начинает «общаться» с мамой с помощью движений, реагировать на звуки голоса, музыки, на эмоциональное состояние мамы. С увеличением срока беременности более 32 недель двигательная активность плода постепенно снижается за счёт того, что малыш подрастает и ему просто не хватает места для активных движений. Особенно это становится заметно к моменту родов. К концу третьего триместра беременности количество шевелений плода может несколько уменьшиться, но интенсивность и сила их остаются прежними или нарастают.
Как распознать низкую плацентацию?
На начальных этапах низкая плацентация проходит практически бессимптомно. Первые признаки возникают с ростом плода, матки и, следовательно, самой плаценты. На симптомы влияет величина участка отслойки:
- мажущие кровавые выделения — чем сильнее отслойка, тем больше кровотечение, при тяжелой патологии может привести к выкидышу;
- ноющая, регулярная боль в животе, особенно внизу;
- нехватка кислорода у плода;
- низкое давление у матери.
При регулярных кровотечениях женщина становится вялой, быстро устает. Ее часто мучают головокружения, тошнота. Кровавые выделения усиливаются после дефекации, физической нагрузки и даже кашля.
Симптомы и причины низкого предлежания плаценты
Если плацента прикреплена к матке не в том месте, у беременной наблюдается такая симптоматика:
- Пониженное артериальное давление,
- Гипоксия плода,
- Гестоз.
В некоторых случаях симптомы отсутствуют. Это связано с закреплением органа не очень низко. Диагностировать проблему можно только с помощью УЗИ.
Если плод закрепился очень низко, то жалобы пациентки будут такими же, как при самопроизвольном выкидыше:
- Болевые ощущения внизу живота, пояснице.
- Кровяные выделения из влагалища.
 Врачи при диагнозе низкая плацентация советуют пациенткам не упускать из виду ни малейших изменений, которые с ними происходят. Плацента может отслоиться незаметно для них. Опасностью являются вагинальные кровотечения.
Врачи при диагнозе низкая плацентация советуют пациенткам не упускать из виду ни малейших изменений, которые с ними происходят. Плацента может отслоиться незаметно для них. Опасностью являются вагинальные кровотечения.
Важно! При низком предлежании плаценты плод получает недостаточно питательных веществ и кислорода. От этого страдает его гармоничное развитие
Многие беременные волнуются за жизнь своего ребенка, поэтому особо мнительным врачи советуют сохранять спокойствие и надеяться на благополучный исход беременности. Чаще всего случается, что расположение плаценты меняется в лучшую сторону: матка растет и она занимает нормальное положение. Если второй триместр ознаменован плохими новостями, вполне вероятно, что конец третьего триместра окажется более щедр на счастливые события. Ведь в этот период плацента имеет все шансы встать на место без последствий для матери и плода.
Важно! Только 10% пациенток с диагнозом низкая плацентация подвергаются прерыванию беременности по совету врача
Причины развития недуга
Низкая плацентация появляется по ряду причин:
- Патологические изменения в слизистой оболочке матки могут спровоцировать инфекции, различные воспалительные процессы, аборты.
- Осложнения, возникшие в результате предыдущих родов.
- Миоматозные узлы.
- Эндометриоз.
- Недоразвитие и воспаление шейки матки.
- Многоплодная беременность.
- Возрастная беременность.
Низкая плацентация встречается чаще у тех женщин, которые уже были беременны. У остальных плацента формируется нормально.
Плановое УЗИ на 20 неделе поможет выявить проблему. На 19-20 неделе беременности врач обычно назначает УЗИ. Если обследование показало, что плацента закрепилась низко, но зев при этом оказался не перекрыт, то есть нет плацентарного предлежания, можно надеяться на благополучное завершение беременности. Поскольку в процессе развития и увеличения в размерах она может немного подняться.
Чем угрожает
Низкое предлежание плаценты при беременности не притягивало бы такое внимание, если бы не угрожало благоприятному течению вынашивания. Однако каждый случай вынашивания индивидуален и процент осложнений разный
- Риск кровотечения. Аномально расположенная плацента чаще подвергается механическому давлению со стороны мочевого пузыря, прямой кишки, при половых контактах и даже вагинальных осмотрах. Даже бережное отношение к себе и ограничение нагрузок не всегда предостережет от кровотечения.
- Тонус миометрия. Локализация плаценты в области нижнего сегмента матки способствует ее повышенному тонусу. Это влечет угрозы прерывания беременности, особенно на поздних сроках, и преждевременные роды.
- Отслойка плаценты. Локальный повышенный тонус миометрия ведет к формированию гематомы между плацентой и стенкой матки. Отслойка — грозное осложнение беременности, может представлять угрозу для жизни женщины и плода.
- Задержка роста ребенка. Плацента, расположенная в атипичном месте, не может обеспечивать все функциональные потребности плода. Это ведет к задержке роста, которая заметна уже во втором триместре. В большинстве случаев дети рождаются с небольшим весом, на границе нижней нормы.
- Нарушение функции плаценты. Из-за того, что миометрий в нижнем сегменте не предназначен для прикрепления «детского места», он в полной мере не может обеспечить его нормальный рост и развитие. Это приводит к хронической плацентарной недостаточности.
- Недостаточность шейки. Каждый третий случай низкой плацентации сопровождается нарушением замыкательной функции шейки матки с возникновением истмико-цервикальной недостаточности (ИЦН). Это ведет к родам раньше срока или поздним выкидышам.
- Врастание плаценты. Особенное строение матки в области нижнего сегмента может приводить к более глубокому врастанию ворсин «детского места». В результате плацента и миометрий настолько тесно переплетаются, что разделить их не удается. В этом случае необходимо удаление матки после родов, иначе женщина погибнет от кровотечения.
Женщины с подтвержденным аномальным расположением «детского места» на протяжении всего периода вынашивания должны находиться под постоянным наблюдением медиков, особенно в критические сроки — 10-12, 16-18, 26-28 и 32-35 недель.
Гипоплазия плаценты
Уменьшение размеров или утоньшение плаценты на медицинском языке носит название «гипоплазия плаценты». Этого диагноза не стоит пугаться, т.к. он встречается достаточно часто. На плод влияет только существенное уменьшение диаметра и толщины плаценты.
Существенно уменьшенная плацента, маленькое детское место, встречается нечасто. Такой диагноз ставится, если уменьшение размеров существенно по сравнению с нижней границей нормы для размера плаценты в данном сроке беременности. Причины этого вида патологии пока не выяснены, но по данным статистики, обычно маленькая плацента сопряжена с развитием тяжелых генетических отклонений у плода.
Хотелось бы сразу сделать оговорку, что диагноз «гипоплазия плаценты» не ставится по данным одного УЗИ, он может быть выставлен только в результате длительного наблюдения за беременной. Кроме того, всегда стоит помнить и о том, что могут существовать индивидуальные отклонения размеров плаценты от стандартных, общепринятых нормальных величин, которые не будут считаться патологией для каждой конкретной беременной женщины в каждую ее беременность. Так, для маленькой и субтильной женщины плацента по размерам должна быть меньше, чем для крупной и рослой. Кроме того, нет стопроцентного доказательства зависимости гипоплазии плаценты и наличия генетических нарушений у плода. Но при постановке диагноза «гипоплазия плаценты», родителям будет рекомендовано прохождение медико-генетического консультирования.
В течение беременности может происходить вторичное уменьшение плаценты по размерам, которое может быть связано с воздействием различных неблагоприятных факторов во время вынашивания малыша. Это могут быть хронические стрессы или голодание, употребление алкоголя или курение, наркомания. Также причинами недоразвития плаценты во время беременности могут стать гипертония у матери, резкое обострение хронической патологии, или развитие во время беременности некоторых острых инфекций. Но на первых местах при недоразвитии плаценты стоит гестоз с развитием сильных отеков, повышенным давлением и появлением белка в моче.
Случаются изменения в толщине плаценты. Истонченной считается плацента, которая имеет недостаточную массу при вполне нормальных для ее сроков размерах. Зачастую такие тонкие плаценты встречаются при врожденных пороках плода, и дети рождаются с проявлениями фето-плацентарной недостаточности, что дает серьезные проблемы со здоровьем новорожденного. Но в отличие от первично гипоплазированной плаценты такие дети не ассоциируются с рисками развития слабоумия.
Иногда образуется пленчатая плацента – она очень широкая и очень тонкая, имеет размеры до 40 см в диаметре, практически в два раза больше, чем в норме. Обычно причиной развития подобной проблемы является хронический воспалительный процесс в эндометрии, что приводит к дистрофии (истощению) эндометрия.
3.Диагностика и лечение
Диагностика отслойки плаценты
Диагностировать преждевременную отслойку плаценты на ранних сроках может быть сложно. Врач задаст несколько вопросов о вашем самочувствии и проведет ряд тестов. Это может быть УЗИ (помогает обнаружить около половины всех случаев отслойки плаценты), КТГ (чтобы оценить состояние ребенка и сокращение матки), анализ крови на анемию.
Лечение отслойки плаценты
Лечение отслойки плаценты зависит от того, насколько она серьезна, как отслойка влияет на ребенка, и от срока беременности.
Небольшая отслойка плаценты при нормальном состоянии плода не является абсолютным показанием к госпитализации. Конечно, врач будет часто проверять состояние вашего здоровья и состояние ребенка, но в целом прогноз может быть очень благоприятным. В случае, если при небольшом отслоении плаценты на раннем сроке начались преждевременные роды, врачи могут остановить их медикаментозно.
При умеренной или тяжелой отслойке плаценты, скорее всего, потребуется госпитализация. Она поможет избежать серьезных последствий. Часто такая отслойка плаценты является показанием к экстренному кесареву сечению. При большой кровопотере у матери требуется переливание крови.