Пограничные состояния новорожденных
Содержание:
- Также в разделе
- Симптомы заболеваний кишечника
- Общие сведения
- Особенности заболевания
- Что такое Лактазная недостаточность у детей —
- Физиологическая убыль массы тела
- Гидроцефалия.
- Переходные (пограничные) состояния новорожденных
- К каким докторам следует обращаться если у Вас Лактазная недостаточность у детей:
- Профилактика заболевания
- Причины
- Нефармакологическая терапия
- Симптомы
- Лечение заболеваний кишечника в Expert Clinics
- Медикаментозная терапия
- Лечение
- УЗ – навигация.
- Диагностика Лактазной недостаточности у детей:
- Основные признаки и симптомы
Также в разделе
| Неправильный прикус у ребенка Неправильный прикус у ребенка — патология, при которой один зубной ряд отклоняется относительно другого, что нарушает анатомическую норму, и нарушается… | |
| Обычное измерение окружности головы — эффективный способ ранней диагностики гидроцефалии у младенцев первых 10 месяцев жизни Известно, что мягкие и податливые кости черепа у младенцев позволяют ему приспосабливаться к увеличению интракраниального объема (УИО) без заметного повышения… | |
|
Гипервитаминоз D. Симптомы. Диагностика. Лечение. Педиатры говорят: «Лучше небольшой рахит, чем гипервитаминоз D». |
|
| Дискусійні питання малюкової кольки (у світлі Римських критеріїв ІV) В.Є. Хоменко , лікар педіатр вищої категорії МЦ Eurolab , к.мед.н., доцент, кафедра педіатрії №2 Національного медичного університету імені О.О. Богомольця, м…. | |
| Гемофилии — гемофилия А, гемофилия В. Симптомы гемофилии. Диагностика. Лечение. Гемофилия — наследственное заболевание, обусловленное дефицитом плазменных факторов свёртывания VIII (гемофилия А) или IX (гемофилия В) и характеризующееся… | |
| Температурные реакции у детей. Симптомы. Лечение. Жаропонижающие препараты. Повышение температуры тела — симптом, выступающий наиболее частой причиной обращения родителей с детьми к врачу (в том числе вызова скорой медицинской помощи)…. | |
|
Хронический бронхит у детей. Симптомы. Диагностика. Хронический бронхит — распространённое хроническое воспалительное поражение бронхов, протекающее с повторными обострениями. Как самостоятельное… |
|
|
Особенности выхаживания и вскармливания недоношенных детей. Отдаленные последствия недоношенности. Профилактика преждевременного рождения детей. Особенности выхаживания недоношенных Выхаживание недоношенных детей осуществляют в два этапа: в родильном доме и специализированном отделении. Затем… |
|
|
Незваные гости О. Куцевол, Луганский мед. университет
«В настоящее время на территории Украины зарегистрировано 12 нозологических форм паразитозов. Практически 98%… |
|
| Внутриутробные инфекции. Симптомы. Диагностика. Профилактика. Внутриутробная инфекция * — болезнь плода или новорождённого, возникшая вследствие его антенатального или интранатального заражения возбудителем какого-либо… |
Симптомы заболеваний кишечника
Кишечник делится на тонкую и толстую кишку. Каждой из них соответствуют свои заболевания. Но симптомы могут быть как общими, так и характерными для определенной локализации.
Общие симптомы:
-
Расстройства стула (запоры и поносы);
-
Вздутие живота, урчание в нем;
-
Посторонние примеси в кале (кровь, слизь, гной);
-
Ложные позывы на опорожнение;
-
Резкое похудение;
-
Слабость, быстрая утомляемость;
-
Чувство вздутия, тяжести;
-
Повышенное газообразование;
-
Повышенное или пониженное артериальное давление.
Симптомы болезней тонкой кишки:
-
Боль в области пупка. Может возникнуть через несколько часов после приема пищи;
-
Звуки «переливания» в животе;
-
Повышение температуры (при воспалительных заболеваниях);
-
Тошнота, рвота. Возникает через несколько часов после еды;
При давнем течении болезни также могут краснеть глаза и снижаться зрение, кожа становится сухой, а ногти ломкими, возникают частые головные боли.
Симптомы болезней толстой кишки:
-
Сильная или тупая боль в животе, которая локализуется по бокам. Не связана с приемом пищи и часто возникает под вечер;
-
Частая отрыжка;
-
Металлический привкус во рту;
-
Недержание газов.
Общие сведения
Пограничные состояния новорожденных – физиологические реакции, отражающие естественную адаптацию организма новорожденного к внеутробному существованию в неонатальном периоде. В педиатрии пограничные состояния новорожденных расцениваются как переходные, транзиторные, которые сохраняются не дольше 3-х недель (у недоношенных младенцев – 4-х недель) и представляют для этого возраста физиологическую норму. В большинстве случаев пограничные состояния новорожденных самостоятельно исчезают к концу неонатального периода, однако, при нарушении адаптивных возможностей организма ребенка, дефектах ухода, неблагоприятных условиях окружающей среды физиологические процессы могут перерастать в патологические, требующие лечения.
Сразу после рождения ребенок попадает в совершенно иные условия существования, нежели те, что окружали его весь период внутриутробного развития. Организм крохи вынужден адаптироваться к значительно более низкой температурной среде; воспринимать зрительные, слуховые и тактильные раздражители; приспосабливаться к новому типу дыхания, питания и выделения и т. д., что ведет к развитию изменений в различных системах организма, т. е. пограничных состояний новорожденных.
Рассмотрим основные пограничные состояния новорожденных: их причины, проявления и патологические процессы, к которым они предрасполагают. О физиологической желтухе новорожденных подробнее можно прочесть здесь.
Особенности заболевания
Синдром раздраженной кишки может возникать как самостоятельное заболевание или сопутствующее проявление других патологий органов желудочно-кишечного тракта. Основная характеристика – нарушение функций раздраженного кишечника, сопровождается дисептическими явлениями, нарушениями работы ЖКТ, нарушениями пищевого поведения и другими неприятными проявлениями.
По совокупности признаков различают три разновидности синдрома раздраженного кишечника:
- сопровождающийся диареей. Выражается в частых позывах к дефекации, особенно после приема пищи, болевых ощущениях, частом жидком стуле;
- синдром раздраженной кишки с запором. Проявляется длительным отсутствием стула (неделя и более), болью, в некоторых случаях – примесями слизи и крови в каловых массах;
- сопровождающийся метеоризмом. Проявляется вздутием, ощущением распирания живота. Побочные признаки – отдышка и учащенное сердцебиение. Возникают из-за распирания купола диафрагмы и, соответственно, внутреннего давления.
Синдром раздраженной кишки не может существовать изолированно. Он приводит к развитию дуоденального рефлюкса (попадание желчи в желудок) и гастроэзофагеальной рефлюксной болезни (попадание жидкостей в пищевод). Это способствует воспалению слизистых оболочек желудочно-кишечного тракта, как следствие развитие гастритов, холицистита, энтероколита, панкреатита и даже язв. Только своевременная диагностика и правильно назначенная терапия позволяют предотвратить данные осложнения.
Что такое Лактазная недостаточность у детей —
Лактазная недостаточность — состояние, что характеризуется снижением активности фермента лактазы в тонкой кишке, протекает скрыто или манифестно (явно).
Лактазная недостаточность у детей бывает двух видов: врожденная и вторичная (приобретенная).
Классификация
Первичная лактазная недостаточность бывает врожденной, транзиторной (у недоношенных новорожденных), конституциональной. Врожденный тип обусловлен генетически.
Вторичная лактазная недостаточность связана с повреждением энтероцита при инфекционном, атрофических, иммунном изменениях, может также проявиться при действии трофических факторов.
Физиологическая убыль массы тела
Настоящее пограничное состояние новорожденных отмечается в первые дни и достигает максимальных показателей к 3-4 дню жизни – от 3 до 10% от первоначального веса у здоровых новорожденных. У доношенных детей восстановление массы тела происходит к 6-10 дню (75-80%); у недоношенных – ко 2–3 неделе жизни. Первоначальная потеря массы тела связана с установлением лактации у матери (дефицитом молока), выделением мочи и кала, подсыханием пуповинного остатка у новорожденного и пр. Залогом восстановления и хорошей прибавки массы тела служит раннее прикладывание к груди, естественное вскармливание, кормление «по требованию». При потере более 10% массы тела говорят о гипотрофии у ребенка.
Гидроцефалия.
В настоящее время невозможно представить работу нейрохирургического стационара без лечения гидроцефалии. За прошедшие 7 лет мною выполнены следующие операции:
|
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
|
|
Вентрикулоперитонеостомия |
4 |
5 |
8 |
8 |
10 |
14 |
9 |
11 |
6 |
|
Вентрикулоатриостомия |
1 |
1 |
1 |
||||||
|
Ревизия шунта |
2 |
2 |
5 |
9 |
11 |
11 |
6 |
6 |
7 |
|
Установка Омайя |
3 |
2 |
4 |
6 |
8 |
7 |
6 |
3 |
|
|
Субгалеальный резервуар |
3 |
1 |
6 |
1 |
1 |
3 |
1 |
4 |
3 |
|
Вентрикулостомия |
5 |
5 |
2 |
13 |
12 |
6 |
8 |
5 |
|
|
Люмбостомия |
1 |
2 |
1 |
3 |
1 |
В настоящее время мы имеем удовлетворительные результаты по лечению гидроцефалии у детей. За последние семь лет мы не имели летальных осложнений у данной категории больных. За эти годы мы имели инфицирование шунтирующей системы в пяти случаях, что составляет 7.2%, что укладывается в общепринятые в мире стандарты. Эти три случая не имели фатальных последствий. Снижение риска инфицирования шунтов достигается применение антибиотиков во время операции и сокращением времени операции. Среднее время установки шунта в нашем отделении составляет 45 мин., что соответствует международным рекомендациям.
Переходные (пограничные) состояния новорожденных
Что представляют собой переходные состояния новорожденных?
У новорожденных детей адаптация к внеутробным условиям жизни проявляется рядом изменений, характеризующихся как переходные, физиологические. К ним относятся: физиологическая убыль тела; физиологическая эритема кожи, шелушение, токсическая эритема, физиологическая желтуха; гормональный или половой криз: нагрубание молочных желез, метроррагия и др.
Как проявляется физиологическая убыль массы тела?
Физиологическая убыль массы тела развивается, главным образом, вследствие голодания в первые дни жизни. Максимальная убыль массы наблюдается на 3- 4-й день жизни и обычно не превышает 6 % от первоначальной массы (максимум 10 %). Первоначальная масса тела восстанавливается у половины новорожденных к б-7-му дню жизни, у 78-85 % — к 10-му дню; все здоровые новорожденные к 14-му дню должны восстановить свою первоначальную массу. Недоношенные (Ш- IV степени) и родившиеся с крупной массой тела, а также больные дети медленнее восстанавливают первоначальную массу тела.
Как проявляется физиологическая аритема кожи?
Физиологическая эритема отмечается практически у всех новорожденных первой недели жизни. У недоношенных может сохраняться до 2-3 недель. Физиологическое шелушение кожи возникает на 3-5-й день жизни у детей с особенно яркой эритемой при ее угасании. Весьма обильное шелушение отмечается у переношенных детей. Лечение не требуется.
Токсическая эритема встречается у 20-30 % новорожденных и возникает на 2-5-й день жизни: ярко-розовые, слегка плотноватые пятна с серовато-желтыми папулами или пузырьками в центре располагаются чаще группами на разгибательных поверхностях конечностей, на ягодицах, груди, реже на лице и животе. Высыпания иногда обильные, иногда единичные; никогда не поражаются ладони, стопы, слизистые оболочки. Сыпь бесследно исчезает в течение нескольких дней. Лечение не требуется.
Как проявляется физиологическая желтуха новорожденных?
Физиологическая желтуха наблюдается у 60-70 % новорожденных. Желтушное окрашивание кожи появляется на 2-3-й день жизни, к 4-5-му дню оно усиливается, к концу недели или в середине 2-й недели исчезает. При этом состояние ребенка не страдает, цвет мочи и кала не изменяется.
Желтуха, сохраняющаяся у новорожденного более 2 недель или усиливающаяся — признак патологии. Появление желтухи, независимо от выраженности, у ребенка после выписки из роддома всегда является признаком тяжелого заболевания. В таких случаях медицинская сестра должна в тот же день показать ребенка врачу (вызов врача на дом, направление и доставка ребенка в больницу — в зависимости от обстоятельств).
Что представляет собой гормональный криз у новорожденных?
Гормональный криз включает в себя состояния, наблюдающиеся у 2/з всех новорожденных, особенно у девочек. К ним относятся: нагрубание молочных желез, кровотечение из влагалища и отеки наружных половых органов. Нагрубание желез (физиологическая мастопа-тия) начинается на 3-4-й день жизни и максимально увеличивается на 7-10-й день, затем оно постепенно уменьшается и к концу месяца исчезает. Увеличение молочных желез всегда симметрично, кожа над увеличенной железой не изменена. Иногда возможно выделение содержимого беловатого цвета, по составу близкого к молозиву. Лечение не требуется, но при очень сильном нагрубании можно порекомендовать теплую стерильную повязку или компресс с камфорным маслом для предохранения от раздражения.
Кровотечения из влагалища (метроррагия) возникают обычно на 5-8-й день жизни у 5-10 % девочек. Длительность вагинального кровотечения 1-3 дня, объем 0,5-1 мл. Лечение не требуется.
К каким докторам следует обращаться если у Вас Лактазная недостаточность у детей:
Педиатр
Гастроэнтеролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лактазной недостаточности у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Профилактика заболевания
Предотвратить синдром раздраженного кишечника значительно проще и дешевле, чем его лечить. Пересмотрите свой образ жизни. Сократите до минимума употребление жирной, жареной, копченой, острой пищи, откажитесь от курения и частого употребления алкоголя. Старайтесь завтракать, обедать и ужинать в одно и то же время, избегайте перекусов на ходу. Соблюдайте режим дня. Не пренебрегайте физическими нагрузками, включая пешие прогулки и упражнения на зону пресса. Снизить уровень тревожности помогут позитивные установки, в сложных случаях – консультации психолога или психотерапевта.
Причины
Убыль массы тела связана с повышением потерь жидкости с поверхности кожи и дыханием, а так же из-за голодания в первые дни жизни. Масса тела обычно не падает больше чем на 5% и восстанавливается до нормы на 7-10 день. Высыпания проявляются из-за адаптации кожи к новым условиям окружающей среды и поступления в кровь эндотоксинов микроорганизмов. Обычно исчезают к концу первой недели жизни, но в отдельных случаях могут возобновляться в течение месяца. Гипертермия связана с адаптацией центра терморегуляции, а так же поступлением в организм пищи, богатой белками и жирами, на фоне недостатка жидкости. Желтуха обусловлена тем, что печень не успевает переработать весь билирубин и излишки его попадают в кровь. Пожелтение кожи может продлиться 5-7 дней, после чего пропадет естественным образом. Транзиторный катар кишечника происходит из-за адаптации ребенка к непривычной пище и заселением в кишечник микрофлоры. Гормональный криз связан с тем, что перед родами из организма матери в организм ребенка передается большое количество эстрогена, который выделяется в первые недели постнатальной жизни. Изменения в функционировании почек проявляются в виде уменьшенного мочеотделения, повышением содержания белка в моче и окрашиванием мочи в оранжевый цвет, в результате мочекислого инфаркта. Работа почек у ребенка нормализуется к концу второй недели жизни. Иммунодефицит у ребенка образуется в следствии стресса и при внутриутробном развитии.
Нефармакологическая терапия
В комплексе с медикаментозным лечением заболевания рекомендуются дополнительные методы и приемы, которые ускоряют процесс выздоровления:
- физические нагрузки в допустимых нормах (например, занятия йогой). При избыточном весе также необходимо применение программ по снижению индекса массы тела;
- диетическое питание, исключающее употребление плохо усваиваемых веществ, но включающее продукты, обогащенные растворимыми пищевыми волокнами. Кроме того, необходимо исключить употребление продуктов, провоцирующих газообразование;
- психологические консультации, программы обучения управлению стрессом.
Симптомы
Понижение температуры происходит в течение тридцати минут после появления на свет. Спустя пять-шесть часов после рождения у младенца может подняться температура. Уменьшение массы тела сопровождается подсыханием пуповины и выделением первородного кала. Ранняя неонатальная олигурия наблюдается в течение трех суток. Зачастую насчитывается до 20 мочеиспусканий в сутки. С возрастом их число уменьшается. Желтуха характеризуется пожелтением эпидермиса и возникает на 3-4 сутки после родов, самочувствие ребенка при этом в норме. Расстройство стула появляется в первую неделю жизни. В дальнейшем стул становится регулярным.
Половой кризис сопровождается милиями, метроррагией, вульвовагинитом, пигментацией кожи.
Транзиторный иммунодефицит наиболее выражен в первые несколько дней, в это время младенец бывает вялым и слабым.
Физиологические проявления на коже у мальчиков представлены изменением цвета эпидермиса в области мошонки и вокруг сосков. При возникновении подобной симптоматики показана консультация педиатра.
Лечение заболеваний кишечника в Expert Clinics
Expert Clinics предлагает комплексную медицинскую помощь пациентам, страдающим различными заболеваниями кишечника. В нашей клинике работают высококвалифицированные врачи с уникальными знаниями, подкрепленными многолетней практикой, как в России, так и за рубежом.
Стоит сказать, что не нужно бояться проверять кишечник. Современные методы помогают безболезненно диагностировать его состояние.
Доктора Expert Clinics обладают знаниями из области интегративной антивозрастной и биомедицины, и способны обнаружить болезнь на ранних стадиях и приступить к ее лечению в кратчайшие сроки без очередей, стресса и в комфортных условиях.
А главное, восстановленное здоровье кишечника повысит тонус всего организма и значительно улучшит ваше самочувствие.
Медикаментозная терапия
В терапии синдрома раздраженной кишки применяются такие препараты:
- масло мяты перечной – используется для снижения выраженности симптомов;
- спазмолитики – гиосцин, дротаверин и другие препараты, подтвердившие эффективность в лечении данного заболевания;
- антидепрессанты – могут назначаться в рамках комплексного лечения с целью снижения выраженности симптомов. Применяются трициклические препараты или СИОЗС. Как правило, лечение подразумевает прием минимальных эффективных доз. Курс приема – от 4 до 12 недель. Если симптомы заболевания снижаются, продолжительность курса может быть увеличена лечащим врачом;
- пробиотики – включаются в лечение при наличии таких симптомов, как вздутие и диарея. Применяются моноштаммы или комбинированные препараты, благотворно воздействующие на микрофлору кишечника;
- рифаксимин – курс приема в терапии синдрома раздраженного кишечника составляет около 4 недель. Основное условие лечения рифаксимином – отсутствие такого симптома, как запор;
- препараты полиэтиленгликоля – используются в лечении при наличии запора. На другие симптомы влияния не оказывают;
- лоперамид – снижает выраженность диареи. На другие симптомы воздействия не оказывает.
Лечение
Психиатр подбирает тактику лечения индивидуально для каждого пациента. Оно комплексное, включает медикаментозные и психотерапевтические методы и, как уже упоминалось, способно ослабить или полностью устранить симптомы болезни.
Врач выписывает следующие препараты:
- антидепрессанты, нормализующие настроение и устраняющие тревожность;
- ноотропы – для улучшения кровоснабжения головного мозга и обменных процессов в нем;
- нейролептики, снимающие возбуждение, враждебность и злобу;
- вазо-вегетотропные – для стабилизации вегетативной нервной системы;
- противосудорожные – для предотвращения судорог, приступов агрессии, корректирующие поведение.
Что касается психотерапии, то это семейные и групповые сеансы, которые имеют цель сгладить последствия импульсивной враждебности.
Индивидуальные сеансы психотерапии направлены на обучение пациента умению расслабляться, контролировать свое поведение, выстраивать приоритеты и их придерживаться.
Используется БОС-терапия. В этом современном методе применяется компьютер и датчики. Последние прикрепляют к больному: они передают на ПК данные о работе сердца, частоте дыхания, артериальном давлении. Когда все показатели, благодаря инструкциям специалиста по релаксации, нормализуются, компьютер сообщает об этом. Больной приобретает навыки расслабления и потом использует их в напряженных ситуациях для стабилизации своих эмоций.
С успехом применяется когнитивная терапия – поведенческая и аналитическая терапия, а также трудотерапия.
Трудности лечения заключаются в том, что психотерапевту приходится выдерживать агрессивное поведение пациента, а это очень непросто.
Что касается вопроса, дается ли при органическом эмоционально-лабильном астеническом расстройстве инвалидность, то все зависит от степени тяжести заболевания. Следует иметь в виду и то, что мы имеем дело с недугом, часто возникающем при необратимом поражении мозга, вылечить полностью которое невозможно.
УЗ – навигация.
Отдельно хотелось бы остановиться на вмешательствах с использованием УЗ-навигации. Данный вид вмешательств относится к категории щадящих и малоинвазивных. При достаточной квалификации хирурга под УЗ контролем можно производить манипуляции с высокой точностью. Если ребенок грудного возраста, то датчик устанавливается на мембрану большого родничка. У старших детей датчик ставится на ТМО, для чего производится наложение трефинационного отверстия, часто и это не требуется, достаточно установить датчик на височную кость, которая даже у подростков сохраняет «прозрачность». Ниже пример осложненного течения гидроцефалии с т.н. изоляцией IV желудочка.
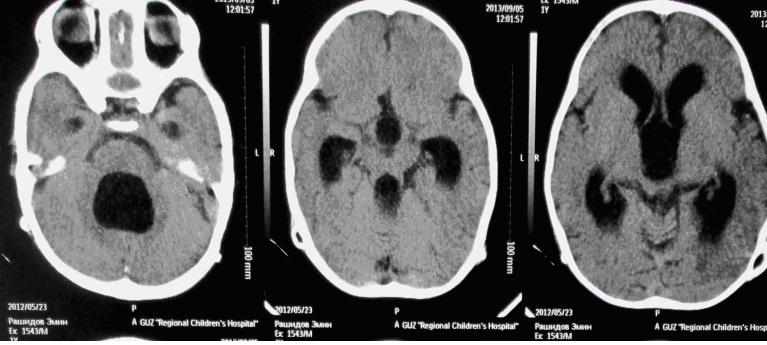
В этом случае УЗ-навигация позволила провести вентрикулярный катетер через отверстие Монро, III желудочек, провести реканализацию водопровода и провести его в IV желудочек, проведя т.о. Панвентрикулостомию:
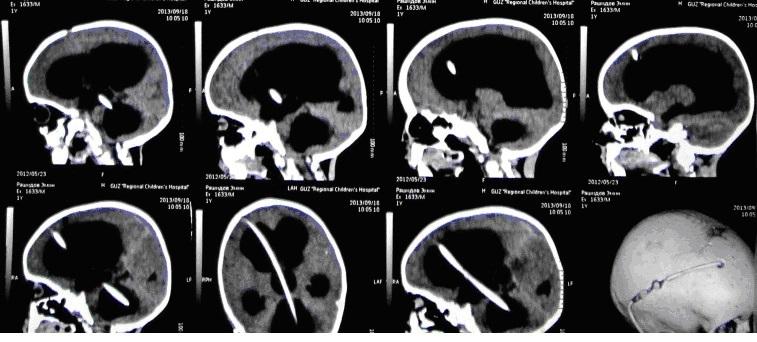
На представленных томограммах у девочки 10 лет имеет место обширная киста хиазмально-селлярной области, затрудняющая отток ликвора через отверстия Монро и вызывающая окклюзионную гидроцефалию.
Под УЗ контролем выполнена пункция кисты через отверстие Монро с последующей ее катетеризацией и имплантацией резервуара Омайя. На последующих томограммах подтверждается точность установки катетера. Гидроцефалия значительно уменьшилась.
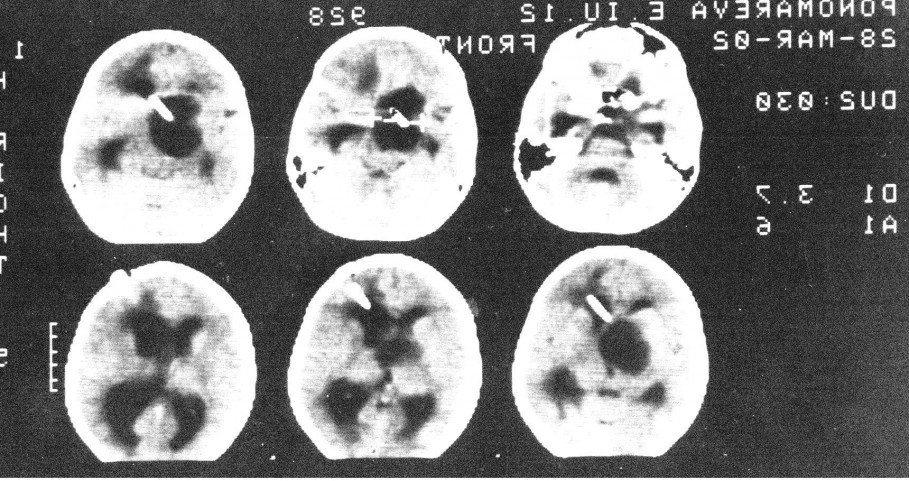
В дальнейшем производились регулярные( 1 раз в месяц) пункции резервуара, что обеспечило купирование гидроцефалии. Ребенок посещает обычную школу. Контрольные МРТ спустя год. Видно, что киста сохраняет свой объем, но гидроцефалия купирована.
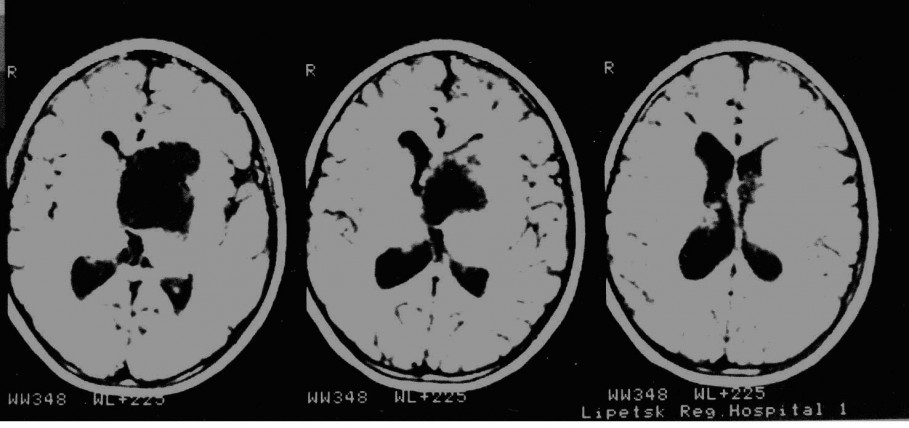
Очень важная проблема в детской нейрохирургии проблема гнойных заболеваний. Наиболее часто встречаются риногенные осложнения, как в данном случае контактный абсцесс лобной доли. СМ. снимок:
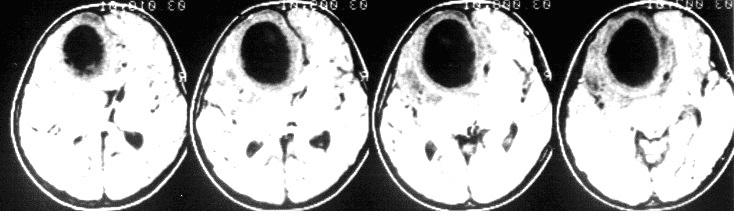
Этот пример имеет больше академическое значение, т.к. в свое время, как в этом случае абсцессы было принято удалять открыто в капсуле.
Послеоперационный снимок:
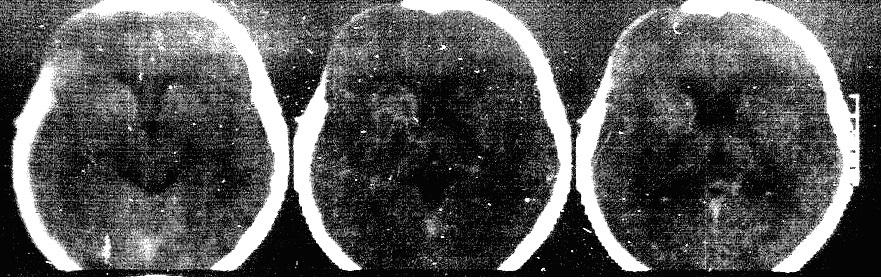
Хорошо видно, что мозг расправлен. Боковой желудочек не поврежден. В последствие через 6 мес. ребенку выполнена операция краниопластики. Выписан без неврологического дифицита.
В настоящее время удаление абсцесса в капсуле практически не используем. Современные методики малоинвазивные. Мы проводим катетеризацию абсцесса под УЗ навигацией и эвакуацию гноя, что позволяет легко излечивать даже небольшие и глубинно расположенные абсцессы как в этом случае у подростка с болезнью Дауна.
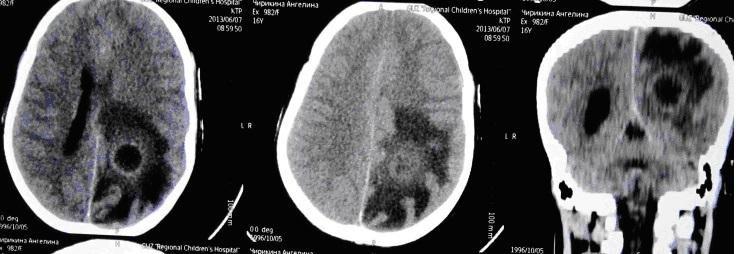
Диагностика Лактазной недостаточности у детей:
Лактазную недостаточность у детей диагностируют по типичным симптомам. Обязательно подтверждение при помощи таких методов обследования:
1. установление концентрации водорода, метана или меченного углекислого газа в выдыхаемом воздухе
2. определение общего содержания углеводов в кале
3. определение активности лактазы в биоптатах слизистой оболочки тонкой кишки
4. нагрузочные тесты с лактозой
Определение содержания водорода, метана или меченного углекислого газа в выдыхаемом воздухе
Данный метод показывает активность микрофлоры в отношении ферментации лактозы. Этот метод применяют не только для пациентов старшего детского возраста, но и для взрослых.
Нагрузочные тесты с лактозой
Регистрируют гликемию до и после нагрузки лактозой. Результат показывает эффективность расщепления и всасывания лактозы в тонкой кишке. Если ребенок не болен, спустя час после употребления лактозы содержание глюкозы в крови должно повыситься не менее чем на 20% от исходного. Концентрация глюкозы в крови, как правило, определяется на голодный желудок, через 15, 30 и 60 минут после нагрузки лактозой.
Обычно данный метод применяется в сочетании с определением содержания углеводов в кале ребенка.
Определение общего содержания углеводов в кале
Результат показывает, насколько организм способен усваивать углеводы. Но виды дисахаридазной недостаточности таким методом узнать нельзя. Преимуществами определения общего содержания углеводов в кале является низкая стоимость и доступность.
Чтобы не получить ложноотрицательные результаты, в ходе исследования ребенок должен употреблять адекватное количество лактозы. У грудничков содержание углеводов в норме менее 0,25%, а у детей от 1 года содержание равно нулю.
Определение активности лактазы в биоптатах слизистой оболочки тонкой кишки
Этот метод считается «золотым стандартом» диагностики лактазной недостаточности у детей. Но его недостатками являются высокая стоимость и сложность, что не позволяет применять данный метод во всех случаях подозрения на лактазную недостаточность. На результат может повлиять место взятия биоптата. При вторичной латказной недостаточности у детей берут несколько образцов из разных участков слизистой оболочки, в которых может быть разная активность фермента.
Морфологическое исследование слизистой оболочки тонкой кишки не эффективно для диагностики рассматриваемого заболевания у детей.
Основные признаки и симптомы
Наиболее очевидным диагностическим признаком является расстройство дыхательных процессов. Именно оно в последующем приводит к нарушениям работы сердечно-сосудистой системы, ослаблению мышечного тонуса и рефлексов ребенка.
Клинические проявления умеренной асфиксии:
- вялость, слабость;
- сниженная двигательная активность;
- слабые реакции;
- угнетенные рефлексы;
- малоэмоциональный крик;
- тахикардия;
- аритмичное дыхание, иногда – с хрипами;
- кожа – синюшная, но может быстро порозоветь.
Состояние ребенка при этом считается среднетяжелым. В течение первых 2-3 дней жизни он находится в состоянии повышенной возбудимости, которое может сменяться синдромом угнетения, слабости, вялости. Проявляется состояние мелким тремором рук и ног, нарушенным сном, слабыми рефлексами.
При тяжелой асфиксии клиническая картина включает:
- отсутствие крика при рождении;
- рефлексы сильно угнетены или резко снижены;
- кожа синюшная, бледная, с «мраморным рисунком»;
- дыхание поверхностное, аритмичное и периодически отсутствующее;
- в легких прослушиваются хрипы;
- биение сердца слабое, глухое;
- судороги.
