Зубная боль и беременность
Содержание:
- Вопросы по теме
- Физиологические причины
- Профилактика варикоза и его осложнений при беременности
- Причины
- Симптомы
- Заболевания как причина болей в левом боку
- Сильные боли тазовых костей при беременности
- Диагностика миозита на основе инструментальных исследований и лабораторных анализов
- В каких случаях необходимо немедленно обратиться к врачу
- Какие процедуры разрешены в этот период, а какие категорически запрещены?
- Что делать, когда во время беременности расходятся кости в тазу?
- Острая боль внизу живота справа
Вопросы по теме
Можно ли принимать стимбифид постоянно?
Да, можно принимать длительно.
Можно ли применять стимбифид во время кормления грудью?
Формально стимбифид противопоказан и при беременности, и при кормлении грудью. Смотрите инструкцию по применению.
Где купить Стимбифид Плюс?
Здравствуйте!
https://stimbifid.ru/gde-kupit.html
Добрый день, у ребенка 12 лет (вес ребенка 34кг) показатель хэликобактер 1.15.Антибиотик не пьем. Пили де-нол две недели, плохо от него, помогает Иберогаст, еще пьем моторрикум. Заказали стимбифид плюс для эрадикации Хэликобактер. Пить натощак? Можно ли пить с Иберогастом? Нужно ли пить Омез 10мг, так как кислота есть, или достаточно Стимбифид плюс. Заказали 80 таблеток.
Ещё раз, здравствуйте!
На курс 1 месяц необходима 1 большая (170 табл) или 4 маленьких (по 40 табл).
Отличия Стимбифида и Стимбифида Плюс
Cахарный диабет 2 типа обострение гастрита и поджелудочной железы я это чувствую ,но после обследования мрт и узи показало, что у меня все в порядке, тогда я стала принимать омепрозол перед едой и после еды крион помогает, но процесс затянулся что вы мне посоветуете
Здравствуйте!
Необходимо сдать анализ на бактерию хеликобактер пилори (причина гастрита и язвы желудка).Лечение Стимбифид плюс за 30 мин до еды по 2т х 3р в день — 1 месяц.
Здоровья Вам!
Физиологические причины
Боли физиологического характера варьируют в зависимости от срока беременности.
Первый триместр
В начале беременности происходит растяжение и смещение матки, размягчаются близлежащие ткани. В результате появляются тянущие или колющие боли в нижней части живота, напоминающие менструальные. Боли могут вызывать и гормональные перестройки, происходящие в организме.
Второй триместр
В этот период усиливается давление на тазовые кости и связки, что сопровождается резкими кратковременными болями при физических нагрузках, смене положения, кашле, чихании. У некоторых женщин болевые ощущения возникают при шевелении плода.
Третий триместр
Усиленный рост плода провоцирует интенсивное растягивание стенок матки. При этом орган оказывает давление на кишечник, нарушая пищеварение. В результате тревожат тупые боли, покалывания, распирания в левой части живота, запор, метеоризм, дисбактериоз. В конце второго триместра возможны тренировочные схватки, проявляющиеся быстропроходящими потягиваниями внизу живота.
Профилактика варикоза и его осложнений при беременности
Основные рекомендации:
- Раннее обращение к гинекологу, постановка на учёт по беременности. Выполнение рекомендаций специалиста. Регулярные визиты в женскую консультацию.
- Здоровый, подвижный образ жизни: прогулки на свежем воздухе, пилатес для беременных, йога, плавание, аква-аэробика. Отказ от сауны, бани, горячих ван, пребывания на открытом солнце.
- Правильное питание с достаточным количеством витаминов, микроэлементов, клетчатки. Исключение сладкой, жирной, жареной, копченой, мучной, крахмалистой пищи. Мониторинг массы тела.
- Употребление воды в достаточном количестве.
- Отказ от вредных привычек.
- Свободная одежда из натуральных тканей. Отказ от обуви на каблуке и тесных балеток. Ношение комфортной, мягкой обуви из натуральных материалов с удобной колодкой и супинаторами.
- Перерывы во время работы для разминки и ходьбы.
- Сон на левом боку, снижающий надавливание матки на нижнюю полую и правую яичниковую вены.
Это предотвратит дальнейшее развитие варикоза и его осложнений.
Диагностика
При поражении поверхностных вен нижних конечностей, вульвы, входа во влагалище, появлении наружного геморроя проблем с постановкой диагноза не возникает. Врач его ставит при осмотре, с учётом жалоб пациентки и общих сведений истории болезни.
Сложнее обнаружить варикоз внутренних органов малого таза: глубоких геморроидальных узлов, влагалища, матки и мочевого пузыря. Признаки:
- расширение вен матки, визуализируется на УЗИ.
- внутренние геморроидальные узлы, прощупываются при ректальном пальцевом исследовании.
- варикоз влагалища, определяют в ходе вагинального обследования.
- поражение мочевого пузыря при появлении крови в моче — если нет других причин и есть изменения вен в соседних органах.
Важны результаты рутинных обследований беременной, которые проводят в соответствии со стандартным протоколом ведения беременности. Например, анализ мочи, содержащей кровь.
Снижение уровня гемоглобина часто связано с внутренними хроническими кровотечениями из поврежденных сосудов. Повышенный сахар увеличивает уязвимость сосудистых стенок к воздействию инфекции.
В период беременности безопасно проводить ультразвуковую допплерографию (УЗДГ) венозных сосудов.
Метод определяет:
- степень развития варикоза;
- локализацию и степень деформации венозных клапанов;
- выраженность нарушения направления движения крови по венам (в обратном направлении от сердца вниз и в сторону аварийных коллатералей);
- наличие изменений в окружающих тканях.
В тяжелых случаях (при подозрении на спонтанный разрыв внутренних расширенных венозных сосудов и кровотечение) проводят магнитно резонансную томографию.
Методы лечения
К нему относятся:
- ношение компрессионного белья;
- подъем ног;
- погружение в воду
- назначение флеботоников с 3 триместра
- применение местных средств.
Компрессионные чулки.
Носят весь день, на ночь снимают. Чулки стабильно сжимают ноги, помогая венам и мышцам ног перемещать кровь. Степень сжатия зависит от типа и марки.
Подъём ног
Если несколько раз в течение дня ложиться на спину и поднимать ноги вверх, опираясь на стену или спинку кровати, состояние вен значительно улучшается. Особенно если сочетать его с прогулками пешком на свежем воздухе, гимнастикой для беременных, йогой.
Погружение в воду.
Когда отекают ноги, помогают слегка теплые ванночки с солью. Ступни погружают в таз с соленой водой на 15-30 минут. При геморроидальных узлах и варикозе вульвы также назначаются сидячие теплые ванночки с солью или слабым раствором марганцовки.
Профилактика осложнений — главный метод ведения беременных с варикозом. При осложнениях специалисты проводят лечение по ситуации, учитывая индивидуальные особенности пациента, общее состояние здоровья, тяжесть течения варикозного расширения вен и риски, связанные с ним.
Радикальные методы у беременных применяются врачами крайне редко и только по жизненным показаниям (при угрозе летального исхода).
Причины
В левой части живота находятся некоторые органы, выполняющие определенные функции. Любой дискомфорт во время беременности должен насторожить любую женщину и стать поводом для обращения к своему врачу.
Существует три типа болей живота слева при беременности, которые не всегда бывают связаны с периодом вынашивания плода:
- физиологические (не требуют никакого лечения и проходят самостоятельно);
- патологические, связанные с беременностью;
- боли от заболеваний, не связанные с процессом развития эмбриона.
На ранних сроках чаще всего боли возникают на фоне роста матки. Такое состояние не является патологией и не представляет никакой угрозы для мамы и малыша. Во время имплантации плодного яйца в стенки матки некоторые женщины ощущают незначительные колющие боли внизу живота, которые самостоятельно проходят не более чем через 24 часа от появления.
После 13 недель размер матки увеличивается в несколько раз и она начинает выходить за пределы малого таза. В процессе этого связки, которые ее фиксируют, также растягиваются и могут появиться тянущие боли снизу, напоминающие менструальные.
Неприятные ощущения могут усиливаться при любых физических нагрузках и самостоятельно проходят в состоянии покоя. Такое состояние считается тоже физиологическим и не требует проведения терапевтических мероприятий. Начиная с 15 недель, матка начинает постепенно сдавливать близлежащие органы, в частности, яичники, мочевой пузырь и кишечник.
Многие женщины начинают жаловаться на то, что появляется резкая боль внизу живота слева или справа, иррадиирущая в промежность. Но неприятные ощущения пропадают сразу после опорожнения мочевого пузыря или кишечника. Но есть и другие причины, которые могут повлиять на жизнь крохи и будущей матери.
Угроза выкидыша
Патологическое состояние, при котором существует большой риск самопроизвольного аборта. Причиной выкидыша могут быть:
- возраст женщины (от 35 лет и выше риск растет);
- наличие в анамнезе выкидышей, вредные привычки (курение и распитие спиртных напитков);
- прием негормональных противовоспалительных препаратов накануне зачатия;
- высокая температура тела;
- сильный стресс;
- травмы живота;
- гормональная перестройка;
- резус-конфликт.
Главным симптомом угрозы является то, что болит низ живота и характер болей схваткообразный. Кроме этого, могут появиться сукровичные или кровянистые выделения разной интенсивности из половых путей женщины. Лечение проводится в условиях стационара под контролем врача.
Внематочная беременность
Осложнение периода вынашивания плода, характеризующееся его развитием вне полости матки. Опасность заключается в том, что из-за роста эмбриона происходит растяжение стенок маточной трубы, которая не предназначена для этого. В результате она не выдерживает напряжения и лопается. Как итог открывается внутреннее кровотечение, за которым может последовать смерть женщины.
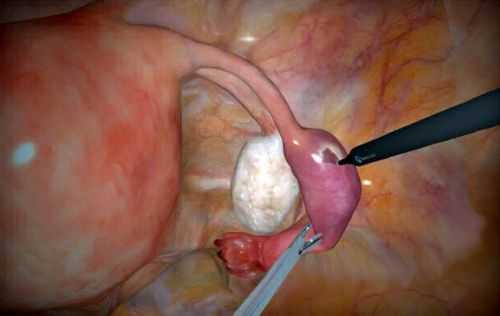 Лечение внематочной беременности только хирургическое, путем иссечения плодного яйца
Лечение внематочной беременности только хирургическое, путем иссечения плодного яйца
Существует несколько причин, по которым возникает патология: анатомические изменения в строении органов репродукции, сильный воспалительный процесс в маточных трубах, хирургические операции накануне наступления беременности (кесарево сечение, удаление миомы матки и т. д.), частые аборты, гормональный фон.
Клиническая картина следующая: от женщины поступают жалобы, что болит слева внизу живота при беременности, однако боль может отдавать в левом боку, если эмбрион находится слева, и наоборот.
Гипертонус матки
Постоянное напряжение мышц матки. Продолжительность такого состояния может варьироваться от нескольких часов до 1–2 суток. Боли при гипертонусе сильные, нерегулярные.
Чаще всего женщина ощущает дискомфорт в нижней части живота или пояснице чаще всего во время ранней беременности, так как женские репродуктивные органы полностью не сформированы, с физиологической точки зрения.
Тренировочные схватки
Сокращение мышечного слоя матки в непроизвольном порядке. Когда начинает болеть низ живота слева или справа, многие женщины, особенно у которых беременность является первой, начинают поднимать панику и готовятся к выезду в роддом. Но как отличить тренировочные схватки от предродовых?
Предродовые имеют склонность к нарастанию и усиливаются с каждым разом, кроме того, они имеют определенный ритм. Тренировочные же схватки продолжаются не более 1 минуты и могут пропасть бесследно.
Женщины с низким болевым порогом испытывают немалый дискомфорт во время непроизвольных и хаотичных сокращений матки. В любом случае, стоит показаться акушеру-гинекологу, так как если вовремя не принять меры, то это может стать причиной начала преждевременных родов.
Симптомы
Острый панкреатит имеет характерные симптомы:
- Боль. Очаг боли может находиться под ложечкой (в эпигастральной области) в левом подреберье или в правом подреберье. Боль обычно отдает в левую лопатку, усиливается в положении лежа. При обширном воспалении поджелудочной железы боль может иметь опоясывающий характер. Боль при остром панкреатите нестерпимая, мучительная, настолько сильная, что может вызвать болевой шок с потерей сознания. Острый болевой приступ часто бывает спровоцирован жирной, жареной пищей, особенно в сочетании с алкоголем.
- Тошнота, рвота. Боль сопровождается тошнотой и неукротимой рвотой с желчью, которая не приносит облегчения.
- Высокая температура, озноб. Острое воспаление вызывает резкое повышение температуры тела до 38 градусов и выше.
- Пожелтение кожи (желтуха). Умеренное пожелтение кожи и склер глаз (желтуха) означает нарушение эвакуации желчи и участие желчевыводящих путей в развитии заболевания.
- Изменение цвета кожи. Характерные симптомы, указывающие на острый панкреатит — синюшные пятна в области пупка, на боках тела, лице, шее. Цвет лица становится сначала бледным, затем серым, землистым. Внизу живота, в области паха кожа приобретает зеленовато-синий оттенок.
- Потеря аппетита. Отвращение к еде объясняется отсутствием панкреатических ферментов в пищеварительном тракте. Вместо этого они остаются в поджелудочной железе, переваривая ее, или поступают в кровь, вызывая интоксикацию организма.
- Учащение пульса и дыхания.
- Повышенное потоотделение. Кожа становится влажной, покрывается липким, холодным потом.
- Снижение артериального давления. Из-за неукротимой рвоты происходит обезвоживание организма, артериальное давление резко снижается на фоне учащенного пульса.
- Вздутие живота. При остром приступе панкреатита происходит вздутие и распирание верхней части живота, напряжение мышц брюшной стенки в левом подреберье.
- Диарея. Из-за нарушения пищеварения происходит частый, жидкий, пенистый стул (поносы).
Мальдигестия и мальабсорбция
Из-за того что панкреатические ферменты не поступают в пищеварительный тракт, развиваются синдромы мальдигестии и мальабсорбции.
Первый связан с нарушением переваривания пищи, а второй — с нарушением всасывания в тонком кишечнике.
При остром панкреатите они проявляются такими симптомами, как:
- обильный, жидкий, зловонный стул,
- сильная, постоянная жажда,
- дрожь в теле,
- холодный пот,
- психическое возбуждение,
- зуд, сухость кожи,
- анемия,
- кровоточивость десен,
- ухудшение зрения,
- судороги,
- боль в костях.
Заболевания как причина болей в левом боку
 На ранних сроках беременности к патологическим причинам, по которым колет левый бок внизу живота, можно отнести следующие гинекологические состояния:
На ранних сроках беременности к патологическим причинам, по которым колет левый бок внизу живота, можно отнести следующие гинекологические состояния:
- Внематочная беременность. Сопровождается острой болью, при разрыве фаллопиевой трубы возникают кровотечения.
- Начинающийся выкидыш. Симптомы в этом случае носят пульсирующий, схваткообразный характер.
- Отслойка плаценты. Опасное состояние, возникающее на фоне разных причин: гипертония, стресс, физическое напряжение, травмы, аномалии в строении брюшных мышц. При отслойке женщина сталкивается с дополнительными симптомами: кровью, слабостью, чувством распирания в животе.
- Разрыв кисты яичника или ее увеличение. Во время беременности может активироваться рост кисты. Если она достигнет 5-10 см, это приведет к сильным болям, повысится риск разрыва. Также у девушки могут возникнуть проблемы с мочеиспусканием и работой кишечника. При разрыве температура увеличивается до 39 градусов, возникает риск перитонита.
- Опухоли репродуктивных органов. Если в яичниках или матке есть большие опухоли, они сильно сдавливают нервные окончания. Нарушается кровообращение, появляются сильные боли.
Во время беременности может начаться воспаление яичников, особенно если до зачатия были рецидивы аднексита и других патологий.
Заболевания мочевыделительной системы и кишечника
 Тянуть левый бок внизу живота при беременности может и по другим причинам:
Тянуть левый бок внизу живота при беременности может и по другим причинам:
- Инфекции мочеполовой системы. При вынашивании ребенка организм становится уязвим к инфекционным факторам, активируются бактерии, которые находились «в спячке»: кандидоз, хламидиоз, уреаплазма, цитомегаловирус. Они могут вызывать воспаление во влагалище, яичниках.
- Острый метеоризм. Это состояние провоцируется на ранних и поздних сроках беременности. Если его не лечить, начнется сильное вздутие живота, дисбактериоз, кишечная непроходимость.
- Патологический запор. Если кишечник не очищается в течение 2 и больше дней, это приводит к патологическому течению беременности.
- Кишечные колики. Состояние становится следствием вздутия, сильного напряжения тонкого кишечника. Боль становится сильной и очень неприятной. Иногда колики развиваются из-за неправильного питания.
- Пиелонефрит. Заболевание воспалительного характера, затрагивающее почки. Провоцируется восходящими инфекциями. Боль в этом случае может отдавать в спину.
- Аппендицит. Беременность – большая нагрузка на систему ЖКТ, она может спровоцировать воспаление отростка слепой кишки. Болезненные ощущения чаще всего локализуются справа, но бывают исключения.
- Патологии селезенки. Интенсивное сдавливание органа может привести к его травмам, активизации воспалительного процесса, образованию кист. Среди дополнительных симптомов выделяют: резкую боль, синюшность кожи, снижение давления, частый пульс и потери сознания.
- Грыжа диафрагмы. Болезнь чаще всего возникает на последних сроках, когда матка начинает давить на эту область. В результате мышцы слабеют, часть желудка попадает в грудную полость. Симптомы иногда затрагивают левую часть живота.
Длительно сохраняющаяся боль, схваткообразный нарастающий характер симптомов, колющие и режущие ощущения опасны для состояния беременной женщины. Интенсивные симптомы должны заставить ее обратиться к доктору за быстрой диагностикой и выявлением причин подобных ощущений. Если началось кровотечение, нужно сразу же вызывать скорую помощь.
Сильные боли тазовых костей при беременности
Несмотря на то, что расширение тазовых костей при беременности является естественным, в некоторых случаях данный процесс может принимать патологическую форму, выраженную в чрезмерном (более 20 мм) расширении родового канала и выраженной подвижности лонных костей. Это обычно сопровождается чувством дискомфорта или сильной болью, особенно обостряющейся при движении (ходьбе, беге) или смены положения тела. Такой патологический процесс называется симфизиопатией или симфизитом. В зависимости от степени расхождения костей выделяется 3 стадии этого состояния:
- I степень – расхождение на 5–9 мм;
- II степень – на 10–20 мм;
- III степень – более 20 мм.
Помимо непосредственных симптомов симфизиопатии у женщины могут наблюдаться сопутствующие нарушения, связанные, прежде всего, с недостатком кальция в организме:
- разрушение зубной эмали, ломкость ногтей, повышенная утомляемость;
- парестезии онемение или покалывание в коже, ослабление конечностей;
- непроизвольные сокращения (тик) отдельных мышц;
- судорожные движения в икроножной мускулатуре в ночное время.
Симфизиопатия может проявляться небольшой или сильно выраженной, подчас нестерпимой болью. В большинстве случаев это ограничивает подвижность беременной женщины, мешает ей совершать привычные бытовые действия, гулять, заниматься спортом. Помимо этого, повышенная подвижность тазовых костей и ослабленность хрящевой связки может привести к травматическому поражению матери во время родов — разрыву симфиза. Такие повреждения тазовых костей не просто вызывают сильнейшие боли, но способны привести к дисфункции опорно-двигательного аппарата или репродуктивной системы.
Диагностика миозита на основе инструментальных исследований и лабораторных анализов
Врач может установить правильный диагноз на основе осмотра и оценки клиники миозита. Но для того чтобы лучше разобраться в его причинах и оценить степень поражения мышц, зачастую необходимо дополнительное обследование, которое может включать следующие методы:
- Анализы крови. О наличии воспаления в мышечной ткани будет свидетельствовать повышение уровня некоторых ферментов, таких как креатинкиназа. Другие анализы помогают обнаружить аномальные антитела, что свидетельствует об аутоиммунном состоянии.
- Магнитно-резонансная томография. При помощи МРТ можно создать трехмерное изображение или послойные срезы мышц. Это помогает оценить патологические изменения, вызванные воспалительным процессом.
- Электромиография. В мышцы погружают специальные игольчатые электроды и проверяют, как они реагируют на электрические импульсы, которые поступают от нервов.
- Биопсия мышцы. Это наиболее точный метод диагностики, который бывает необходим в некоторых случаях. Врач делает надрез, получает небольшой фрагмент мышечной ткани и отправляет на анализ в лабораторию. Обычно это помогает установить окончательный диагноз.
Иногда правильный диагноз удается установить сразу, а в других случаях процесс диагностики миозита долгий и сложный.
Никогда не стоит надеяться на то, что симптомы «пройдут сами», особенно если они продолжаются длительное время и усиливаются. Посетите врача. Международная клиника Медика24 обладает всеми возможностями по активной реаблитации и восстановительного лечения неврологических заболеваний в Москве, в том числе, располагает всеми современными возможностями для диагностики миозита. Запишитесь на консультацию к врачу по телефону: ++7 (495) 230-00-01.
В каких случаях необходимо немедленно обратиться к врачу
Ряд ситуаций требуют немедленного вмешательства, так как угрожают жизни и здоровью матери или ребенка. Когда у беременной болит или потягивает левый бок, нужно обязательно посоветоваться с врачом, чтобы исключить такие грозные патологии, как:
- разрыв селезенки;
- разрыв кисты яичника;
- аппендицит;
- внематочная беременность;
- выкидыш.
При возникновении сильной и резкой боли, начавшемся кровотечении требуется немедленная госпитализация.
Болезненность у беременной в левом боку – это частая жалоба женщин в интересном положении. Несмотря на то, что обычно они обусловлены физиологическим состоянием женщины, нельзя пускать ситуацию на самотек. Необходимо всегда ставить доктора в известность о том, что появилась боль слева. Раннее диагностирование патологии повышает шансы на успешное излечение.
Какие процедуры разрешены в этот период, а какие категорически запрещены?
Беременность накладывает ряд ограничений на проведение лечения, в том числе и стоматологического.
Допустимо:
-
Лечение кариеса, особенно на самых начальных стадиях.
Если зуб едва затронут, можно даже обойтись без обезболивания. При повышенной чувствительности используют спрей
с минимальным содержанием адреналина. - Фторирование, отбеливание эмали. Эти манипуляции относятся к разряду абсолютно безопасных процедур.
- Лечение десен. Его можно проводить в любом триместре, используя противовоспалительные средства.
- Установка коронок и съемных протезов. Она не навредит ни будущей маме, ни ребенку.
- Удаление зуба. При уровне современной медицины считается относительно безопасной манипуляцией для беременных, но
проводят его в крайних случаях
Запрещено:
- Имплантация зуба, из-за необходимости принимать сильнодействующие лекарства.
- Удаление «восьмерок». Происходит сильное травмирование челюсти: большая раневая поверхность может стать очагом инфекции.
- Исправление прикуса. Во время вынашивания ребенка организм женщины теряет много кальция, поэтому брекеты, скорее всего, станут причиной разрушения зубов. Если беременность наступила уже во время лечения, его прерывают до момента рождения ребенка.
- Использование общего наркоза в качестве обезболивания.
Проведение местной анестезии специальными препаратами, содержащими минимальный процент адреналина и с расчетом правильных дозировок, не считается опасным для плода.
Что делать, когда во время беременности расходятся кости в тазу?
Проявление несильных болезненных ощущений или дискомфорта в области лонного сочленения является нормой и не рассматривается профессиональными врачами как ситуация, требующая неотложного медицинского вмешательства. Однако, при аномальной симфизиопатии показано применение следующих мер, направленных на уменьшение болевых ощущений и сохранение целостности лонного сочленения:
- Ношение поддерживающего бандажа, частично снимающего нагрузку с костей таза;
- Ограничение физических нагрузок, назначающееся при проявлении болезненных ощущений любой природы;
- Ограничение подвижности, в том числе долгой ходьбы, женщинам также рекомендуется принимать лежачее и полулежачее положение;
- В тяжелых случаях, сопровождающихся сильной болью и угрозой разрыва симфиза, может назначаться строгий постельный режим;
- Прием витаминных комплексов, содержащих кальций, магний, цинк, марганец, витамин D и другие компоненты, необходимые для формирования прочной и эластичной соединительной ткани;
- Физиотерапевтические процедуры, направленные на уменьшение болезненных ощущений (массаж, иглоукалывание и т. д.);
- Коррекция режима питания, направленная на улучшение всасываемости кальция, употребление в пищу продуктов, содержащих этот элемент;
- Прием противовоспалительных препаратов, препятствующих развитию воспаления и сопутствующей ему склеротизации хрящевой ткани.
В том случае, когда тяжесть заболевания серьезно повышает риск полного разрыва симфиза, женщине может быть назначено кесарево сечение. Такая мера оправдана тем, что при нарушении целостности этой связки пациентка может потерять возможность ходить. Даже с учетом того, что симфиз можно восстановить естественным или хирургическим путем, реабилитационный период займет длительное время.
Эти меры применяются в том случае, если тазовые кости беременной разошлись до аномального состояния. Но можно ли вообще предотвратить такую патологию? Для этого предусмотрены следующие профилактические меры:
- Употребление поливитаминных комплексов для беременности и пищевых продуктов, содержащих указанные выше элементы и соединения, необходимые для поддержания нормального состояния костей и связок;
- Применение дородового бондажа может как помочь с уже имеющейся проблемой, так и предотвратить ее появление;
- Также высокую эффективность демонстрируют занятия йогой и пилатесом, положительно влияющие на прочность и эластичность связок.
Важное значение для предупреждения симфизиопатии и полного разрыва лонного сочленения является своевременная диагностика этого состояния. При выраженных болевых ощущениях в лонном сочленении женщине назначается осмотр для выявления сопутствующих признаков:
- Нарушения подвижности и чувствительности ног;
- Общего или локального повышения температуры;
- Отека и покраснения в лобковой области.
Для уточнения диагноза и определения степени тяжести заболевания проводятся ультразвуковое обследование или рентгенография. Беременная женщина с подозрением на аномальное растяжение лобковой связки должна регулярно наблюдаться у лечащего врача для своевременного купирования болевых ощущений и предотвращения дальнейшего развития патологии.
В любом случае, перед каким-либо вмешательством или при наличии проблем, описанных выше, проконсультируйтесь с нашими специалистами, оставив заявку на звонок через форму ниже
Острая боль внизу живота справа

- Острая боль внизу живота справа также зачастую связана с поражением органов, которые сюда проецируются, и именно:
- слепая кишка (отдел толстой кишки) и аппендикс (червеобразный отросток),
- правый мочеточник,
- часть мочевого пузыря,
- правые придатки матки у женщин.
Острая боль в правом боку внизу живота может свидетельствовать о заболеваниях кишечника, мочеполовой патологии, об урологических, онкологических, неврологических заболеваниях.
Как известно, острая боль внизу живота справа — наиболее характерный симптом аппендицита (воспаление червеобразного отростка), который при отсутствии немедленной хирургической помощи может привести к перитониту.
Нередко острая боль в правом боку внизу живота наблюдается при увеличении печени, при нарушении, или патологическом течении беременности, при паразитозах (глистная инвазия, аскаридоз), венерических заболеваниях, кишечных инфекциях, запорах, мезентериальном тромбозе, спаечной болезни и др.